Um mögliche Schwachstellen an der Netzhaut festzustellen, wird der Augenarzt Ihre Netzhaut sorgfältig untersuchen.
Vorsorge heißt, vor allem bei Symptomen, kurzfristig, zumindest innerhalb weniger Tage einen Augenarzt aufzusuchen und sich auch ohne Symptome untersuchen zu lassen,
Durch eine Vorsorgeuntersuchung können u.a. Vorstufen von Netzhautlöchern gefunden werden. Das prophylaktische Lasern bei diesen Vorstufen von Netzhautlöchern kann eine tatsächliche Ablösung der Netzhaut, die von dieser Stelle aus beginnen könnte, verhindern.
Wenn sich die Netzhaut abgelöst hat, reicht diese Maßnahme nicht mehr aus und die Netzhautablösung kann nur noch chirurgisch behandelt werden.
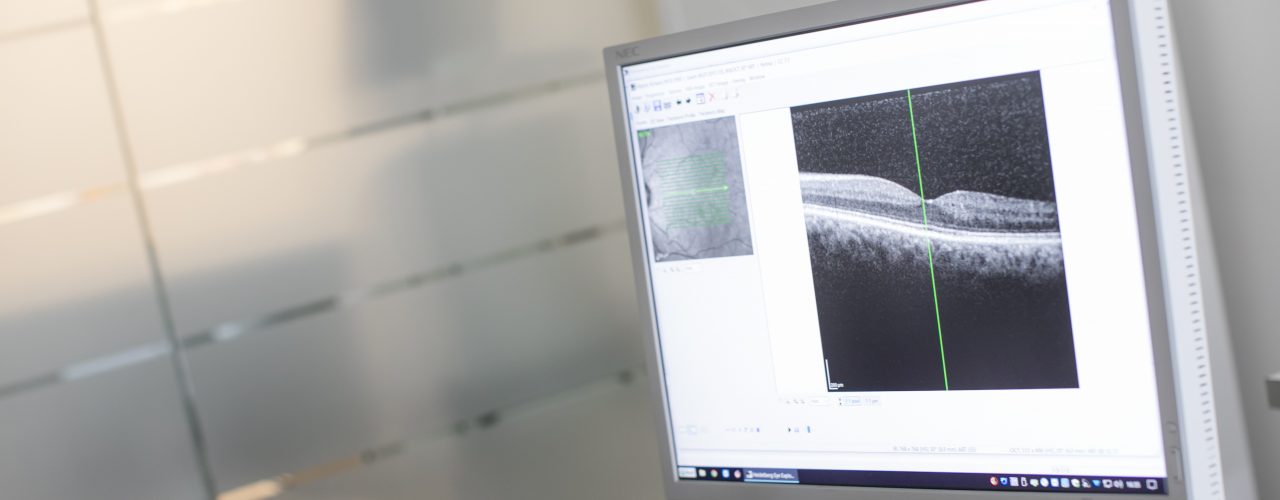
Das OCT ist weltweiter Standard bei der Diagnostik von Erkrankungen der Netzhaut, insbesondere der Makula und von Erkrankungen des Sehnerven, z.B. bei grünem Star.
Es ist zum weltweit wichtigsten Instrument in der Diagnostik von Makulaerkrankungen geworden und stellt deshalb das wesentliche Untersuchungsverfahren für die Beurteilung einer AMD, eines Makulaödems, eines Makulaloches oder eines sog. Macular Puckers dar.
Das Prinzip beruht darauf, den Reflex eines in das Auge gesendeten Lichtstrahls zu messen und durch digitale Technik zu einem für uns sichtbaren Bild umzurechnen. Die Auflösung beträgt 10 Mikrometer.
Das Verfahren ist schmerzfrei und völlig ungefährlich.
Das OCT ist nicht im Leistungskatalog der gesetzlichen Krankenkasse enthalten.
Diese Untersuchung muss deshalb privatärztlich abgerechnet werden.
Die Optos Ultra-Weitwinkel Laser Scanning Technologie erstellt hochauflösende, digitale Bilder der Netzhaut, welche die frühzeitige Entdeckung, die Dokumentation und Therapie okulärer Pathologien sowie systemischer Erkrankungen erleichtern. Besonders die Darstellung von Glaskörpertrübungen ist mit dem Optos unübertroffen gut möglich.
In einer einzigen, schnellen Aufnahme entsteht eine Ansicht von bis zu 200° (ca 82%) der Netzhaut. Im Vergleich dazu zeigen konventionelle Methoden nur ca 45° der Netzhaut in einer Aufnahme.
Diese Technologie wurde entwickelt um Menschen vor Sehbehinderungen, Blindheit oder auch folgenschweren Erkrankungen wie Diabetes, Krebs, Schlaganfall und Herzversagen zu schützen.
Die Optos Aufnahme ist nicht im Leistungskatalog der gesetzlichen Krankenkasse enthalten. Diese Untersuchung muss deshalb privatärztlich abgerechnet werden.